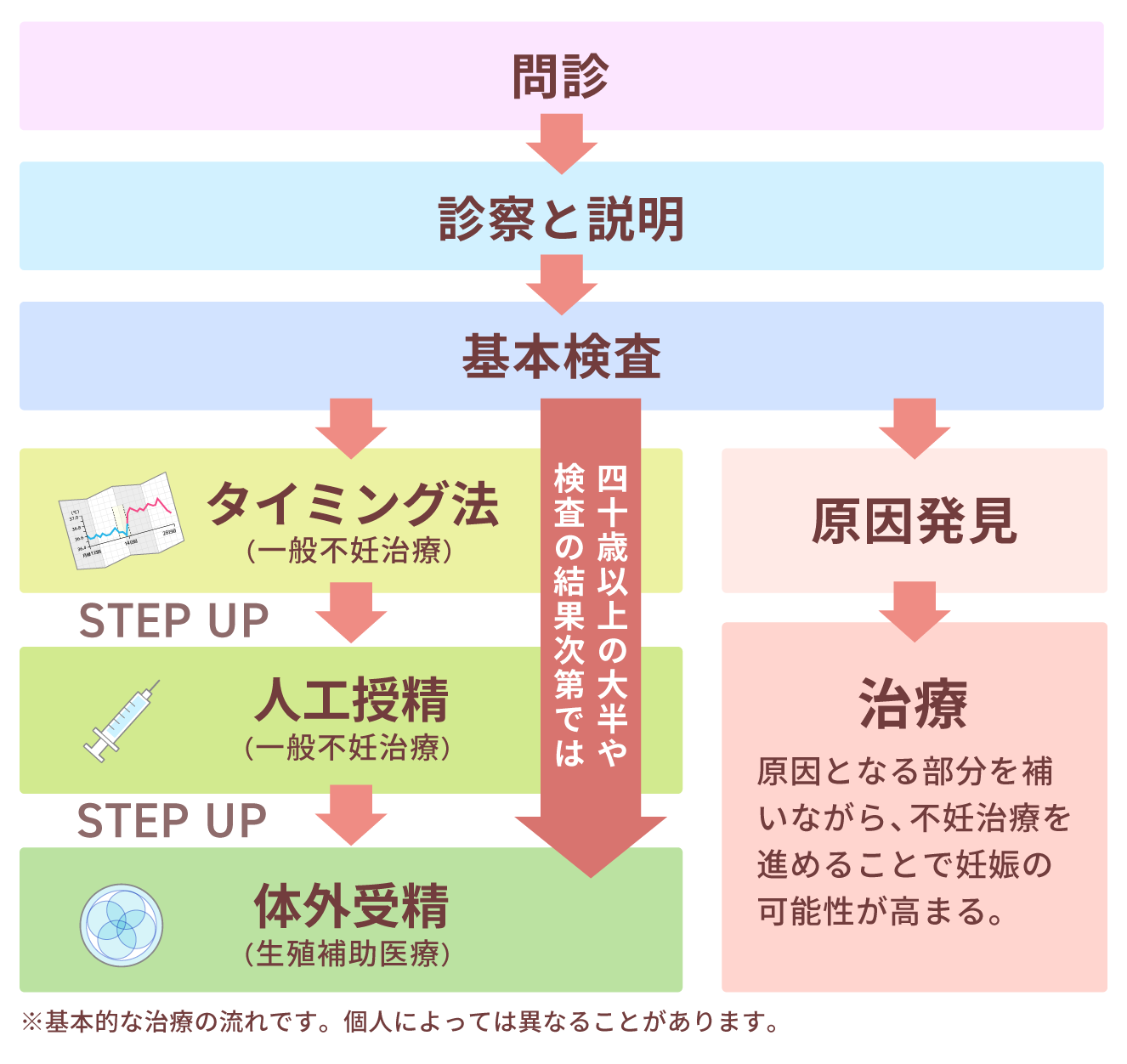
不妊治療のアルゴリズム
1
1 タイミング療法
条件
- 排卵あり
- 卵管通過性あり
- 精子がある程度良好
評価ポイント
- 排卵タイミング(±6時間精度)
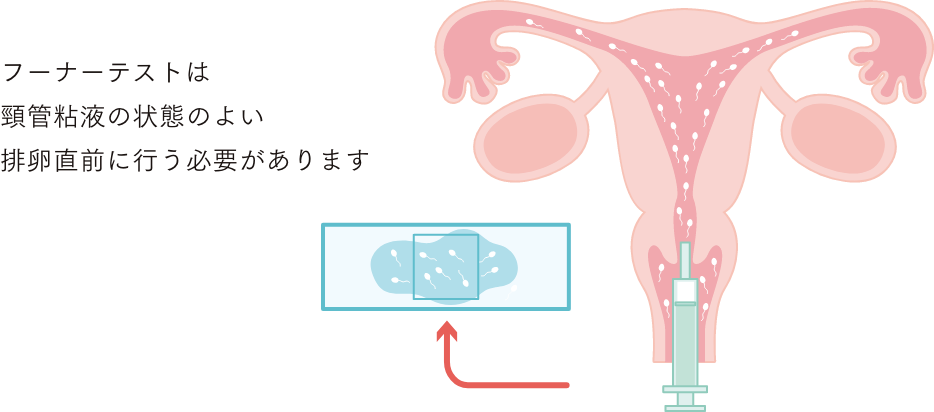
- ヒューナーテスト
- 内膜(厚さ+質)
2
2 分岐 ※ここが当院の強み
※ここが当院の強みヒューナー良好 + 内膜良好
タイミング継続(3〜6周期)
ヒューナー不良
AIHへ(最短ルート)
※HMG追加で粘るより合理的
内膜不良(薄い・質が悪い)
- 誘発法変更(レトロゾール等)
- 子宮鏡で評価
排卵が不安定
誘発最適化(レトロゾール+rFSH)
当院の特徴:「ヒューナー結果で分岐を即決」「無駄なタイミング延長をしない」
3
3 IUI(人工授精)
適応
- 軽度男性因子
- ヒューナー不良
- タイミング困難
回数目安
3〜5回
4
4 ART(体外受精)へ
移行基準
AIH不成功
年齢(35〜38歳以上)
卵管因子
男性因子
“引っ張らない”のが最重要
ヒューナー × 内膜 × P時間
統合戦略図(差別化の核)

コンセプト
妊娠はこの3つの掛け算
ヒューナー
内膜
P時間
妊娠率
1つでもズレると妊娠しない
① ヒューナー
(精子通過能)
- 頚管粘液の質
- 精子の進入数
- 精子運動性
NGなら
人工授精へ即移行
② 内膜
(着床環境)
- 厚さ(目安7mm以上)
- パターン(triple line)
- 炎症・ポリープ
NGなら
TruClear・子宮鏡で修復
最重要
③ P時間
(着床の窓)
- 排卵後○時間
- 黄体ホルモン曝露時間
【例】
自然周期:排卵後120時間前後
HRC:P開始後120時間前後
当院の戦略(ここが強い)
ヒューナーで「入口」を評価
内膜で「ベッド」を整える
P時間で「タイミング」を一致させる
まとめ
不妊治療は
「回数」ではなく「一致」
- 精子が入る
- 内膜が受け入れる
- 時間が合っている
この3つを揃えることで
最短で妊娠へ導きます
最短で妊娠へ導きます

